2024/10/16
2024年10月16日(水)15:40. 青森市、快晴。
こんにちは。
先の10月6日(日)、弘前市でアップルマラソンが開催されました。当院に通院されている方々も頑張って走られていました。
みなさんお疲れ様でした!
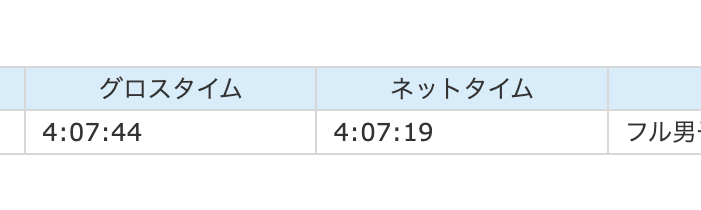
(↑自分もなんとか完走しました。)
運動を継続すると、血糖コントロールが改善します。
【筋肉量が増える → 脂肪が燃焼する → インスリンが効きやすくなる(インスリン抵抗性の改善)→血糖値が下がる】
また、心肺機能の改善・脂質代謝の改善・慢性炎症の改善・がん予防・動脈硬化予防・骨粗しょう症予防・認知症予防・フレイルやサルコペニアの予防効果も期待できます。
ですが、運動療法をしてはいけないケースもあります。
良かれと思って運動したことが、結果としてケトーシスや失明、突然死に繋がる場合があります。
運動開始前にメディカルチェックを受けよう
「運動療法を頑張って血糖値を良くしよう」と思ったとき、重要なことはこれから取り組もうとしている運動がご自身の体の状態に適したものであるかどうか、ということです。
具体的には年齢、運動習慣、体力のほか
・心血管疾患の有無
・糖尿病合併症の評価
(神経障害、網膜症、腎症)
・整形外科的疾患の有無
などによって適した運動内容が変わってきます。
運動を始める場合には、主治医よりこれらの「メディカルチェック」を受け、運動プランについて相談してみましょう。
運動で起こりうるリスク/糖尿病合併症と運動療法の適応・制限
低血糖
インスリン注射・経口血糖降下薬を使用する患者さんでは、運動20~60分後に運動誘発性の低血糖が起こりやすくなります。
また、運動当日から翌日に低血糖を生じる恐れがあります(運動後遅発性低血糖)。
高血糖・ケトーシス
高強度の運動(レジスタンス運動:筋トレなど)は血糖値の上昇やケトーシスの進行など代謝状態が悪化する場合があります。
そのため
・尿ケトン陽性かつ空腹時血糖 250mg/dL以上
・空腹時血糖 300mg/dL以上
いずれかの場合、運動は禁忌となります。
糖尿病腎症
・腎症1・2期
特に制限はありません。
・腎症3期
強度の高い運動は蛋白尿が増加する可能性があるため避けましょう。
・腎症4期
散歩やラジオ体操、および体力を維持する程度の運動にとどめましょう。
・腎症5期
軽めの運動にとどめましょう。
散歩や家事など日常生活における活動量を低下させないようにしましょう。
糖尿病網膜症
単純網膜症では息をこらえて力む運動(バルサルバ型運動)は避けるよう注意しましょう。
増殖前網膜症では歩行程度の運動にとどめ、黄斑症や増殖網膜症、硝子体出血がみられる場合、運動は禁忌となります。
糖尿病神経障害
・感覚神経障害
神経障害によって感覚が鈍くなると、運動時にできた傷(靴擦れなど)に気づきにくくなります。
そのため日頃からご自身の足の状態を観察し、入浴・足浴で清潔に保つ、足にしっかりとあった靴を選ぶといったフットケアが大切です。
・自律神経障害
運動中高血圧、運動後低血糖、無自覚性低血糖などが起こる場合があるため注意が必要です。
自覚症状を感じたら運動を中断し、自己血糖測定をおこない、低血糖の場合は補食するなど対策をとりましょう。
大血管障害
下肢閉塞性動脈硬化症では運動によって運動能力、疼痛の改善が期待できます
虚血性心疾患における運動療法は労作時の呼吸困難や疲労感などの心不全症状を軽減する効果が期待できます。
心血管疾患合併症のある患者さんでは血圧や脈拍を上昇させない程度の強度であれば有酸素運動よりもレジスタンス運動の方が安全な場合があります。
下肢閉塞性動脈硬化症のある患者さんではウォーキングや水泳、自転車、スクワットなどの下肢のレジスタンス運動がおすすめです。
足病変
足病変のある患者さんでは多くの方が感覚神経障害を有しており、足の変形(Charcot足/シャルコー足)をきたす場合があるため注意が必要です。
神経障害が進行している場合には足に強い負担がかかるような運動(長時間のウォーキング、ジョギングなど)はなるべく避けるようにしましょう。
また足病変に感染を伴っている場合に無理に歩行などの運動をおこなうと、かえって感染拡大によって重症化するリスクがありますので安静にしましょう。
足病変を有する患者さんでも座っておこなうことができるレジスタンス運動や靴をはく必要がない水中歩行がおすすめです。
まとめ
進行した合併症のある患者さんでも、身体活動量を増加させること、可能な限り低下させないことが重要です。
合併症があるからと必要以上に安静に過ごしてしまうと、筋力・筋量の低下(サルコペニア)を招き、インスリン抵抗性が増悪し、血糖コントロールの悪化へとつながります。
合併症の有無やその程度によって適した運動強度・内容は異なりますが、ご自身にあったものを日常生活のなかに取り入れられるよう意識していきましょう。
わからないこと、不安なことがありましたら遠慮せずに看護師・管理栄養士・医師に質問してください。

(先週、横須賀での仕事帰りに鎌倉に行きました。由比ヶ浜、いい海でした)
2024年10月16日 15:55
⦅ かきざき糖尿病内科クリニック ⦆
青森県青森市篠田2-20-15
017-757-9080